
Deze gevallen kunnen moeilijk te vinden zijn en nog moeilijker om veilig te behandelen.

Collage:Zelf; Bronafbeeldingen:Martha Bevacqua/Trunk Archive, Tatiana Mezhenina/Getty Images
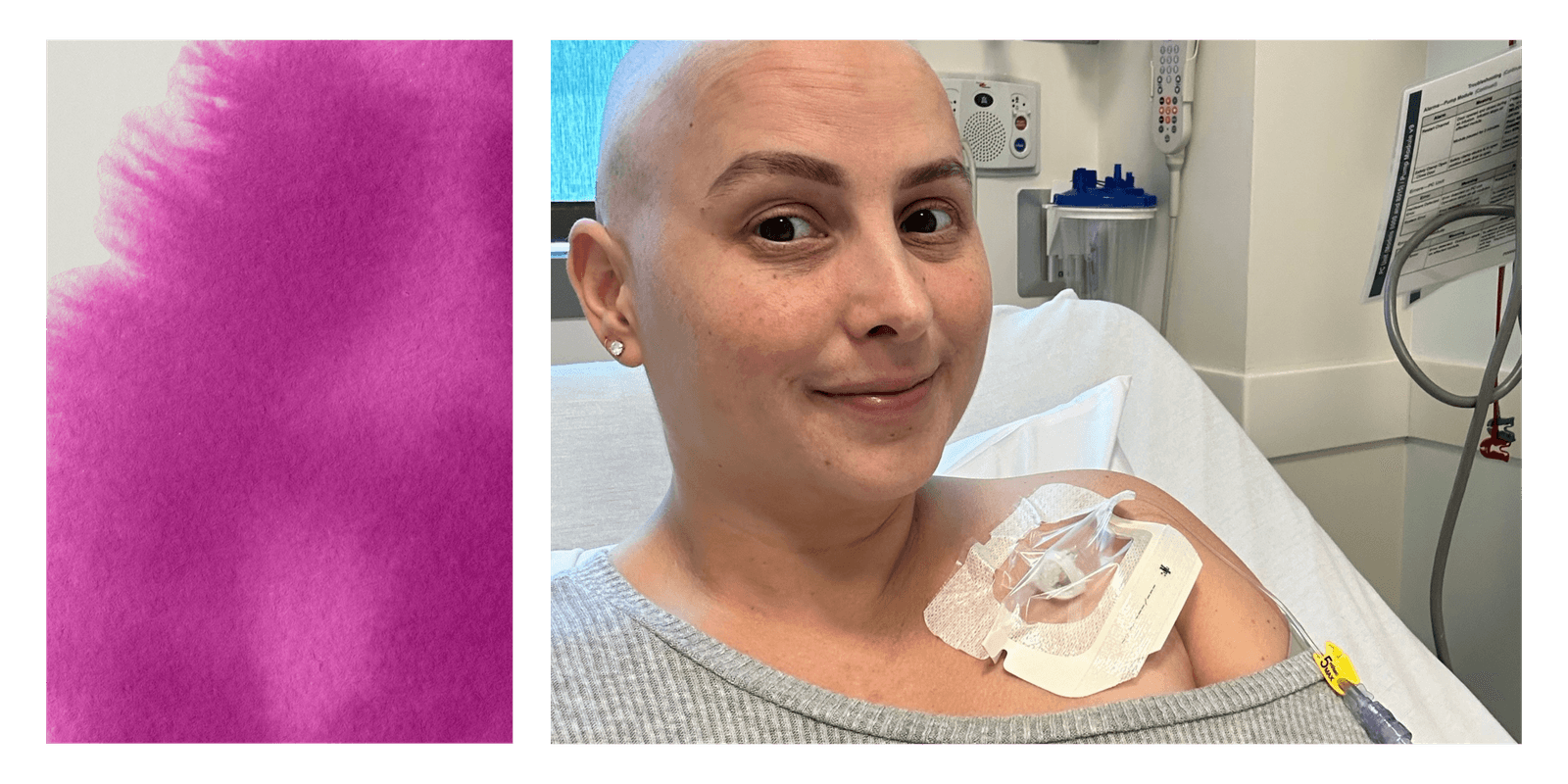
Slechts enkele dagen na de bevalling voelde Laura Reitsma, toen 36, voor het eerst een knobbeltje in haar rechterborst, midden in het omgaan met een reeks postpartumproblemen. Nog een probleem dat moet worden aangepakt terwijl ze worstelt met postpartumdepressie en angst, en de worsteling van haar baby met borstvoeding. Toen Reitsma het een paar weken later aan haar verloskundige voorlegde, werd ze afgewezen. Daarom bracht ze het ter sprake bij haar huisarts, die zei dat het waarschijnlijk gewoon een verstopt melkkanaal was en 'borstengymnastiek' voorstelde (een protocol voor het zachtjes opwarmen en masseren van de borsten).
Maar drie maanden na de bevalling was de bult nog steeds niet verdwenen. Pas toen Reitsma haar arts ertoe aanzette verder onderzoek te doen, kreeg ze een script voor een mammografie. Het was haar eerste, maar ze merkte al snel dat er iets niet klopte; de technicus zei dat ze meer beelden nodig hadden, daarna een echografie uitgevoerd door de radioloog zelf. Hij verklaarde het knobbeltje ter plekke “100% kanker”, vertelt ze aan SELF.
Het is een diagnose die in strijd lijkt te zijn met de conventionele wijsheid, zoals experts ooit dachten:“Zwangerschap was allemaal beschermend [tegen borstkanker], en hoe meer kinderen je had en hoe langer je borstvoeding gaf, hoe beter”, vertelt Carmen Calfa, MD, een medisch borstoncoloog bij het Sylvester Comprehensive Cancer Center van het University of Miami Health System, aan SELF. Waarom? Zwangerschap maakt de borstcellen volwassener en veerkrachtiger, en zet uw menstruatiecyclus op pauze, waardoor uw levenslange blootstelling aan geslachtshormonen die kanker kunnen veroorzaken, wordt verminderd. Maar de kleine lettertjes zijn dat deze voordelen zich pas tien jaar of langer na een zwangerschap vertalen in een lager risico op borstkanker, zegt dr. Calfa. Daarentegen kan de golf van biologische veranderingen die gepaard gaat met een bevalling op de korte termijn omhoog gaan uw gevoeligheid.
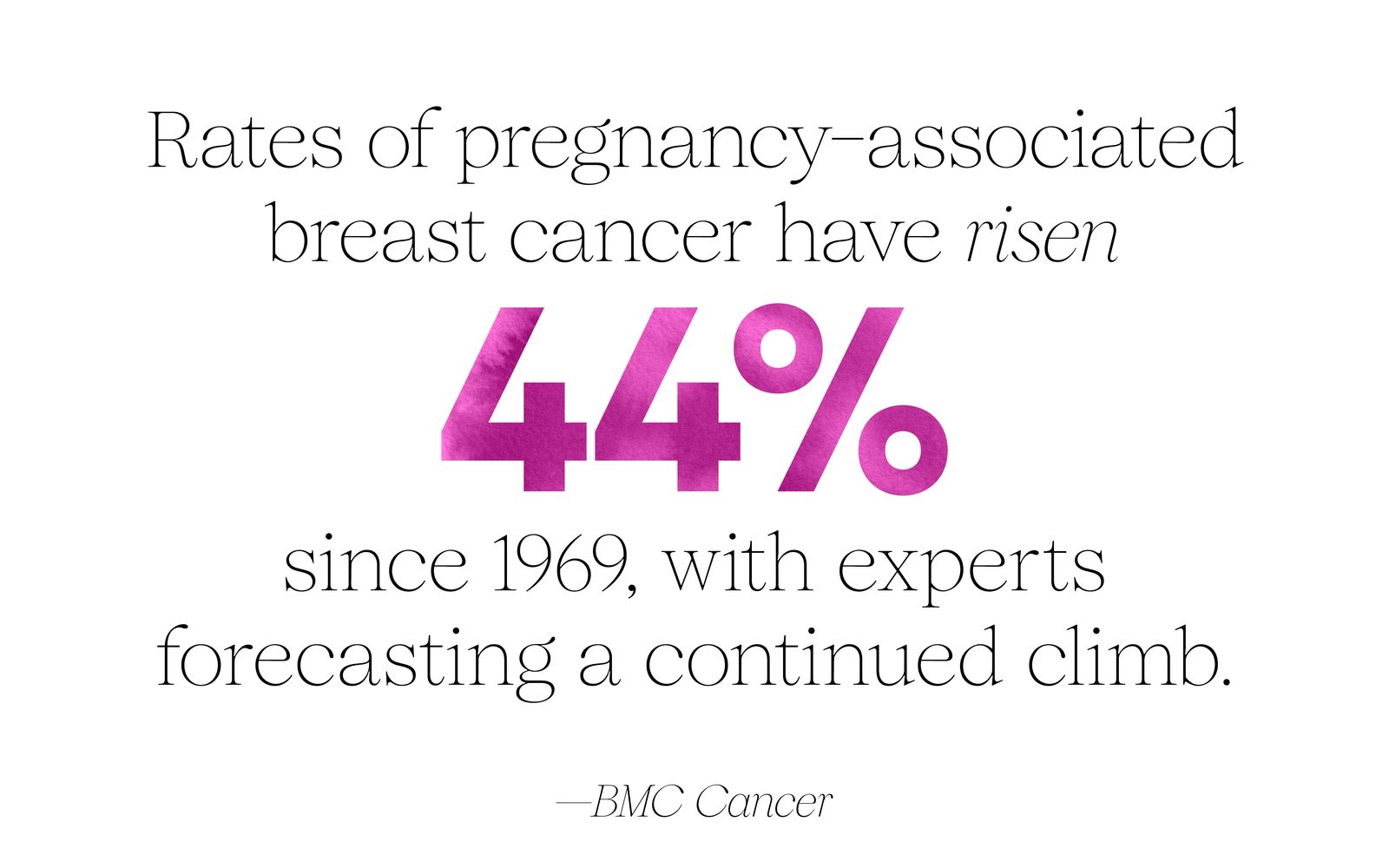
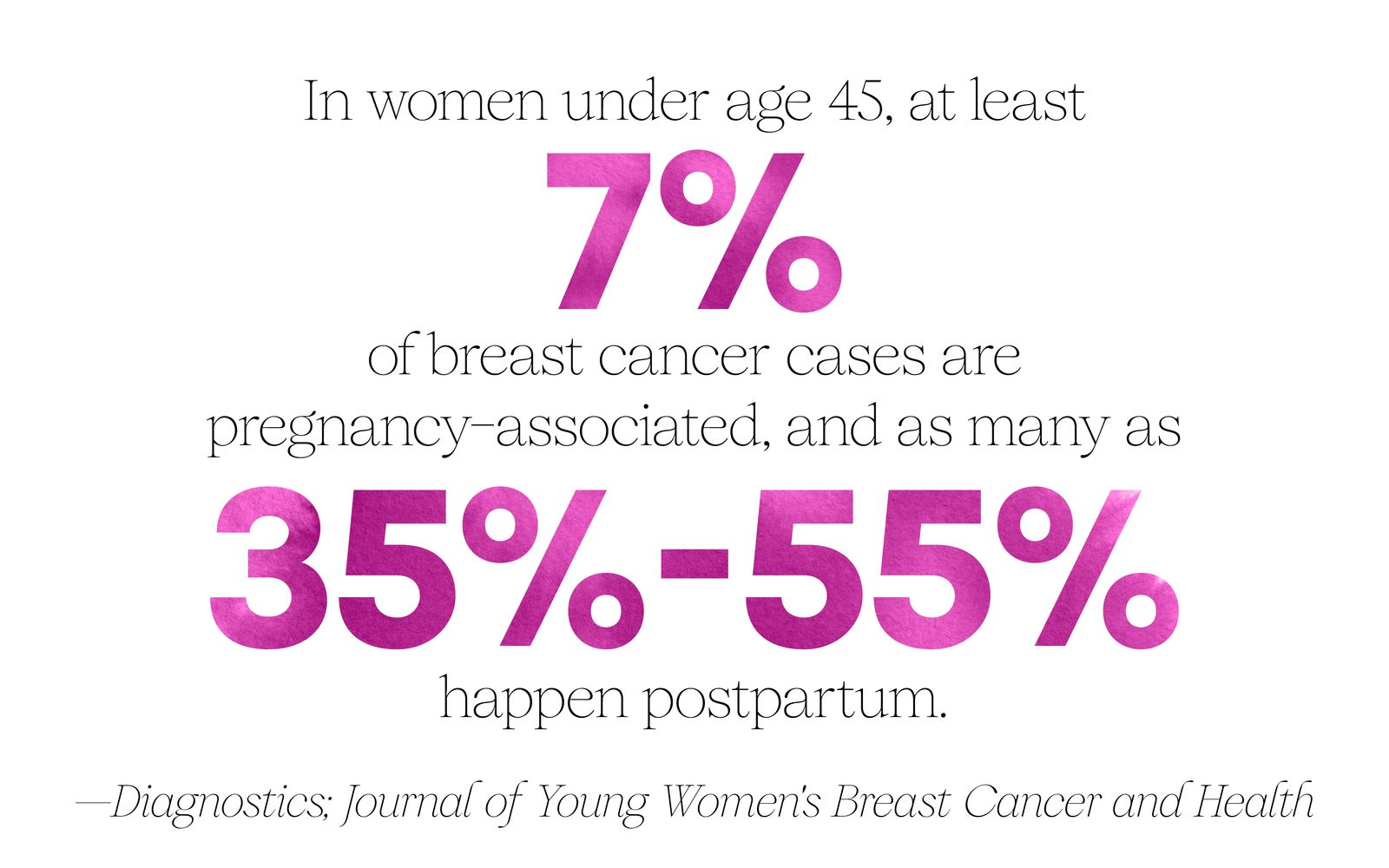
Gevallen die zich onder deze omstandigheden voordoen, worden doorgaans zwangerschapsgeassocieerde borstkanker (PABC) genoemd als ze optreden tijdens of binnen een jaar na de zwangerschap, of postpartum borstkanker (PPBC) als ze ergens tussen de 5 en 10 jaar na de bevalling optreden. Deze definities kunnen variëren (en overlappen), maar wat duidelijk is, is een opwaartse trend over het hele spectrum. Eén analyse suggereert dat de rente sinds 1969 met 44% is gestegen – waarbij deskundigen een aanhoudende stijging voorspellen. Hoewel de overgrote meerderheid van de gevallen van borstkanker nog steeds voorkomt buiten de zwangerschap of postpartum, toont onderzoek aan dat bij vrouwen jonger dan 45 jaar (voor wie borstkanker een steeds grotere bedreiging vormt) ten minste 7% van de gevallen verband houdt met de zwangerschap en dat maar liefst 35% tot 55% zich postpartum voordoet.
Hieronder leggen experts uit waarom scenario's zoals die van Reitsma steeds vaker voorkomen, wat borstkanker rond zwangerschap zo lastig maakt om te identificeren en te behandelen, en hoe u uw kansen kunt vergroten om dit specifieke beest te vermijden (of te verslaan).

Collage:Zelf; Bron afbeeldingen:met dank aan Laura Reitsma
Onderzoekers vermoeden dat de opwaartse trend verband kan houden met de stijging van de gemiddelde leeftijd waarop zij een eerste kind krijgen; voor vrouwen in de VS is deze volgens CDC-gegevens gestegen van ongeveer 21 jaar in 1970 naar 27,5 jaar in 2023. En dat wordt met name veroorzaakt door het groeiende geboortecijfer onder vrouwen van eind dertig en veertig, dat sinds 1990 gestaag is gestegen. Hoe ouder je wordt, hoe groter je basisgevoeligheid voor borstkanker, simpelweg vanwege de schade aan cellen die met de leeftijd optreedt; het toevoegen van de risicofactor van zwangerschap zelf zou voldoende kunnen zijn om de ziekte te veroorzaken.
Een handvol schommelingen tijdens en na de zwangerschap kan het immers gemakkelijker maken voor borstkanker om te verschijnen en te bloeien, vertelt Eleonora Teplinsky, MD, hoofd van de borst- en gynaecologische medische oncologie bij Valley-Mount Sinai Comprehensive Cancer Care, in New Jersey, aan SELF. Ten eerste is er de golf van hormonen zoals oestrogeen en progesteron, die de tumorgroei kunnen stimuleren. Er zijn ook veranderingen in uw immuunsysteem, “die ervoor zorgen dat uw lichaam de groeiende foetus verdraagt, maar die ook uw vermogen om kankercellen te bestrijden kunnen verminderen”, legt Dr. Teplinsky uit. Tegelijkertijd “vermenigvuldigen je borstcellen zich snel tijdens de zwangerschap”, benadrukt Dr. Calfa, ter voorbereiding op het geven van borstvoeding; en daarna sterven de melkafscheidende cellen af. Deze fasen van groei en achteruitgang “creëren een kans voor borstcellen om van hun normale as af te wijken en een eigen leven te gaan leiden”, zegt Dr. Calfa. Uit onderzoek blijkt dat het ouder zijn bij de bevalling het doorstaan van deze typische zwangerschapsveranderingen riskanter maakt.
Daarnaast vermoeden deskundigen dat blootstelling aan het milieu en levensstijltrends (zoals meer sedentair zijn) de gevallen van borstkanker bij jonge vrouwen in bredere zin doen toenemen, benadrukt Dr. Teplinsky. Omdat diagnoses steeds vaker jongere demo's en oudere zwangerschappen omvatten, is het alleen maar logisch dat er meer overlap tussen de twee zou zijn.
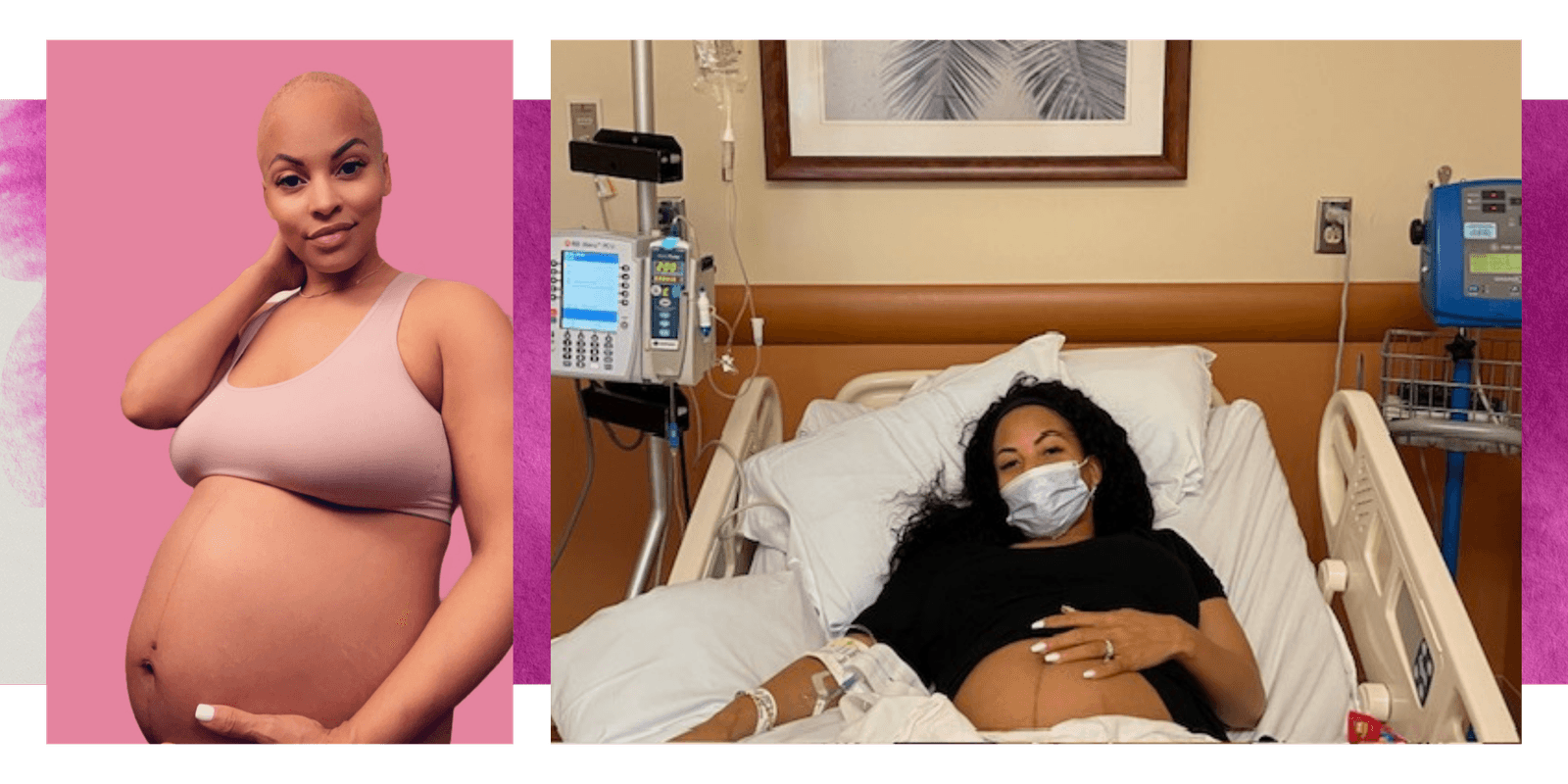
Niets leek ongewoon voor Natalia Socorro, toen 34, toen ze pijn in haar linkerborst voelde nadat ze haar vierde kind ongeveer een maand lang borstvoeding had gegeven. Een paar kleine bultjes voelden zacht aan en het duurde langer dan normaal voordat haar melk opdroogde, vertelt ze aan SELF, maar ze gaf alleen de schuld aan de slijtage van vier keer zwanger zijn in vier jaar.
Collage:Zelf; Bronafbeelding:met dank aan Natalia Socorro
Pas enkele maanden later werd Socorro wakker met ‘een enorme knobbel’ die, zegt ze, van de ene op de andere dag leek te zijn gegroeid. Toen ze in de twintig was, waren er halve implantaten geplaatst en ze ging ervan uit dat haar linker ‘ingekapseld’ was (of verzwolgen door vezelig weefsel). Haar plastisch chirurg dacht er ook zo over, en ze stelden een operatiedatum over een paar maanden vast om de implantaten te verwijderen. Zelfs toen er een grillig bultje boven op het grotere knobbeltje verscheen, was borstkanker nergens op de radar van Socorro te vinden. Ze bracht deze bevinding pas weken later naar de verloskundige, omdat ze haar toch al bezocht voor haar postpartumbezoek van een jaar. De dokter was duidelijk:“Je kunt pas geopereerd worden als we weten wat dit is.” Socorro ging er nog steeds van uit dat het een cyste was of een complicatie tijdens de borstvoeding toen de echo kanker aan het licht bracht.
"De uitdaging is dat symptomen zoals knobbels, zwelling, pijn en huidveranderingen allemaal normale zwangerschaps- en borstvoedingsveranderingen kunnen nabootsen", zegt Dr. Teplinsky. Veel vrouwen zoals Socorro realiseren zich dus niet dat ze hulp moeten zoeken; en zelfs als ze dat wel doen, kunnen ze worden ontslagen, net zoals Reitsma aanvankelijk was. “Ik kan je niet vertellen hoeveel postpartumvrouwen te horen krijgen dat ze herhaaldelijk mastitis hebben gehad [ook wel een geïnfecteerd melkkanaal genoemd] en keer op keer zijn behandeld met antibiotica om er vervolgens achter te komen dat ze inderdaad borstkanker hadden”, zegt Dr. Teplinsky.
Zwanger zijn wanneer de diagnose wordt gesteld, voegt een grote variabele toe aan de toch al complexe taak van het uitzoeken van een behandeling:de gezondheid van de foetus. Hoewel men ooit dacht dat je geen behandeling kon ondergaan en een zwangerschap voldragen, “er zijn specifieke chemotherapieën waarvan bekend is dat ze veilig zijn tijdens het tweede en derde trimester van de zwangerschap, en leiden tot gezonde baby’s en mooie resultaten”, vertelt Elizabeth Comen, MD, een medisch oncoloog gespecialiseerd in borstkanker en universitair hoofddocent geneeskunde aan NYU Langone, aan SELF.
Een goed voorbeeld:Alicia Henry Harris, die op 37-jarige leeftijd de diagnose borstkanker kreeg toen ze twaalf weken zwanger was van haar derde, een lumpectomie onderging na veertien weken en met chemo begon na 22 weken – een ervaring die ze vertelt dat SELF mentaal nog moeilijker was dan fysiek. "Je emoties zijn overal, je verlangens voelen groter, je maakt je zorgen over de veiligheid van je baby", zegt ze. Uiteindelijk moest Harris zes weken te vroeg worden ingeleid, maar haar baby werd gezond geboren; en met nog eens vier maanden chemo en bestraling was de kanker verdwenen.
Collage:Zelf; Bronafbeeldingen:met dank aan Alicia Henry Harris
Maar zoals dr. Comen het stelt:het omgaan met de behandeling tijdens de zwangerschap is nog steeds een ‘uniek en buitengewoon incident’. Een breed scala aan factoren kan het lastig, zo niet onhaalbaar, maken, inclusief wanneer de kanker wordt gevonden en het stadium, de ernst en de agressiviteit ervan. In het eerste trimester is bijvoorbeeld een operatie de enige haalbare optie. En behalve dat het een potentieel ontoereikende oplossing is, brengt het ondergaan van een operatie enkele foetale risico's met zich mee en kan het betekenen dat u uw borst(en) verliest en de kans krijgt om borstvoeding te geven.
Hoewel traditionele chemotherapie later in de zwangerschap mogelijk is, vormen de meest effectieve behandelingen voor veelvoorkomende en agressieve vormen van borstkanker – zoals hormoontherapieën en gerichte medicijnen – een ernstige bedreiging voor de veiligheid van de foetus of brengen onbekende risico’s met zich mee. Om de zaken nog erger te maken:zwangerschapsgerelateerde borstkanker valt disproportioneel in deze agressieve categorieën “en wordt vaker aangetroffen in gevorderde stadia en graden”, zegt Dr. Teplinsky, dus het uitstellen van de zorg kan grote gevolgen hebben.
Wanneer een baby veilig op Aarde is, zijn er doorgaans mogelijkheden voor behandeling. Maar er is één unieke overweging voor de postpartumfase, vooral als u onlangs bent bevallen, namelijk of u borstvoeding geeft of van plan bent, en voor hoe lang. Hoewel het krijgen van een dubbele borstamputatie tijdens of na de zwangerschap het geven van borstvoeding onmogelijk maakt, sluit een enkele borstamputatie of lumpectomie dit niet uit. Maar zowel een operatie als bestraling (wat alleen mogelijk is na de bevalling) kunnen de melkproductie verminderen.
Alle systemische medicijnen (chemo, hormoontherapieën, gerichte medicijnen) kunnen in de moedermelk terechtkomen en zijn onveilig voor een baby om in te nemen. Daarom wordt de meeste mensen die postpartum worden gediagnosticeerd, verteld dat ze niet moeten beginnen met borstvoeding geven of moeten stoppen, afhankelijk van de tijdlijn, zegt Dr. Teplinsky, wat als een enorm verlies kan voelen. Reitsma zegt bijvoorbeeld dat het “verwoestend” was om haar zoon te moeten spenen “net nadat hij eindelijk goed begon te eten.”
In bepaalde scenario's kan het, met voldoende planning, mogelijk zijn om borstvoeding rond chemotherapie te combineren, zegt Dr. Teplinsky. Davia Moss – bij wie de diagnose werd gesteld vier dagen vóór de geplande introductie van haar derde kind, op 34-jarige leeftijd – werkte samen met een borstgeneeskundige om erachter te komen hoe lang het zou duren voordat de chemo na elk van de acht rondes haar systeem zou verlaten; ze verzorgde haar zoon in de chemovrije tussenpozen en ging daarna weer verder, en ging zelfs maandenlang door met één borst na een enkele borstamputatie. “Borstvoeding was iets waar ik heel gepassioneerd over was”, vertelt ze aan SELF. En door een manier te vinden om het veilig te doen terwijl ik in behandeling was, werd “een deel van de autonomie hersteld die ik in zoveel andere delen van mijn leven had moeten opgeven”, zegt ze.

Collage:Zelf; Bronafbeeldingen:met dank aan Davia Moss
Voor veel borstkankers na de bevalling hangt een effectieve behandeling echter af van gerichte hormonale therapieën die borstvoeding onmogelijk maken; Net als tijdens de zwangerschap is het waarschijnlijker dat kanker die na de geboorte opduikt, van agressieve aard is. In feite lijken vrouwen die postpartum gediagnosticeerd zijn een slechtere prognose te hebben dan zelfs degenen die tijdens de zwangerschap zijn gediagnosticeerd, met maar liefst een verdubbeling van het risico dat hun kanker zich verspreidt en eraan sterft, om redenen die wetenschappers nog niet hebben ontsloten. Dat kan zich vertalen in uitgebreide behandelprotocollen – neem Reitsma’s reis van bijna anderhalf jaar – en extra stress, en dat allemaal tijdens de zorg voor een pasgeboren of jong kind. “Ik heb zoveel weken, maanden snikkend in mijn kast doorgebracht”, zegt Reitsma. “Het was zo overweldigend dat ik godzijdank in een postpartumdepressieprogramma zat en toegang had tot therapie en medicatie.”
In gevallen van borstkanker tijdens de zwangerschap waarbij de beste behandelingsoptie er ook een is die de foetus in gevaar zou brengen, kan abortus een noodzakelijke weg naar zorg zijn, zegt dr. Comen, hoewel deze vaak emotioneel moeilijk is. Het uitstellen van een passende behandeling in naam van het voortzetten van een zwangerschap kan immers de geneesbaarheid van uw kanker beperken en mogelijk uw leven bedreigen. En zelfs als dit uw onmiddellijke veiligheid niet in gevaar brengt, kan het combineren van zowel de behandeling van kanker als een zwangerschap (gevolgd door het opvoeden van een pasgeboren baby) mentaal en fysiek onhoudbaar zijn.
Als u zwanger bent of postpartum bent terwijl u een behandeling ondergaat, is het ook moeilijk om uw toekomst veilig te stellen vruchtbaarheid (die door chemo kan worden beschadigd). Hoewel vruchtbaarheidsbehoudende behandelingen zoals het invriezen van eieren vaak worden aanbevolen voordat met chemotherapie wordt begonnen, zijn deze niet haalbaar halverwege de zwangerschap, noch binnen de eerste maand na de bevalling of tijdens het geven van borstvoeding, vertelt Sasha Hakman, MD, een board-gecertificeerde verloskundige en reproductieve endocrinoloog bij HRC Fertility, in Beverly Hills, aan SELF. Daarom nog een raadsel:het voortzetten van een zwangerschap tijdens de behandeling van borstkanker kan betekenen dat uw vermogen om later meer kinderen te krijgen, wordt getemperd.
Ondanks deze overwegingen vormen wettelijke beperkingen in veel staten nog steeds obstakels voor de keuze voor abortus. (Het is de reden dat alle grote oncologiegroepen in de VS de Dobbs-wetgeving van het Hooggerechtshof aan de kaak hebben gesteld besluit dat de weg vrijmaakte voor dergelijke verboden.)
1. Ontdek uw persoonlijke risico op borstkanker voordat u zwanger wordt.
Nu borstkanker steeds vaker voorkomt op jongere leeftijd, raden artsen nu aan om al op de leeftijd van 25 jaar een risicobeoordeling voor borstkanker uit te voeren, ruim vóór de standaard mammografie die op 40-jarige leeftijd begint. Waarom? Als uw levenslange kans om de ziekte te ontwikkelen hoog is (een resultaat van 20% of meer), komt u mogelijk in aanmerking voor snellere, frequentere of gevoeligere vormen van screening, zoals borst-MRI, benadrukt Dr. Comen. Het hebben van dit soort extra toezicht vóór de zwangerschap kan uw kansen vergroten om verdachte veranderingen vroegtijdig op te merken, zegt Dr. Calfa.
2. Omarm positieve levensstijlveranderingen.
Hoewel veel over het krijgen van kanker misschien buiten uw controle ligt, blijkt uit onderzoek dat 40% van de gevallen (althans gedeeltelijk) wordt veroorzaakt door het dagelijkse gedrag dat binnen uw macht ligt om te veranderen; en levensstijl is een bijzondere boosdoener achter de stijgende cijfers onder jongeren. Het verminderen van de alcoholconsumptie, het vermijden van elk soort tabaksproduct, het consumeren van voornamelijk planten (en weinig bewerkte voedingsmiddelen) en het regelmatig bewegen zijn de belangrijkste gewoonten die Dr. Comen oproept om het risico op eventueel te verlagen. kanker voor, tijdens en na de zwangerschap.
3. Meld vreemde borstveranderingen tijdens en na de zwangerschap aan uw arts.
Borstveranderingen zijn normaal tijdens de zwangerschap en postpartum:ze kunnen opzwellen, groeien en gevoelig worden, en uw tepels kunnen donkerder lijken. En na de bevalling, of je nu borstvoeding geeft of niet, is het gebruikelijk dat je pijn krijgt en zelfs een knobbeltje krijgt op een of beide borsten, veroorzaakt door een verstopt melkkanaal, mastitis of een goedaardige cyste, merkt Dr. Teplinsky op. Maar tegelijkertijd kunnen deze verschuivingen en andere onaanzienlijke veranderingen (een verdikking van de huid, een ingetrokken tepel, roodheid, kuiltjes) ook een teken zijn van kanker en een onderzoek rechtvaardigen. Het is dus belangrijk om eventuele ongebruikelijke zaken aan uw arts te melden en uw zorgen te uiten, zegt ze.
Als ze het verdacht vinden, zullen ze doorgaans eerst een echo maken; Bij dit soort beeldvorming is geen straling betrokken (waardoor het veilig is voor een foetus) en kan vroege kankers effectiever worden opgespoord dan mammografie tijdens de zwangerschap, wanneer de borsten dichter kunnen worden. Dat gezegd hebbende, merkt Dr. Comen op dat mammografieën ook veilig zijn voor gebruik tijdens de zwangerschap, mits de juiste bescherming wordt geboden (een loden plaat die over je buik wordt geplaatst) en een vollediger beeld kunnen bieden. Daarom raden artsen ook aan om tijdens je zwangerschap of postpartum je reguliere mammografieën bij te houden als je 40 jaar of ouder bent (of als je op jongere leeftijd bent begonnen met screenen omdat je een hoog risico loopt).
4. Kom voor jezelf op als de uitleg die je krijgt niet klopt.
Vanwege hoe gemakkelijk borstkanker zich kan voordoen als een goedaardige borstverandering tijdens en na de zwangerschap, kunnen zelfs goedbedoelende artsen dit over het hoofd zien. Alle deskundigen waarmee SELF heeft gesproken, benadrukken dat als iets niet klopt (bijvoorbeeld als u te horen kreeg dat u een verstopt melkkanaaltje had, maar de melk stroomt prima) of als het symptoom langer dan twee weken aanhoudt (en elke aangeboden behandeling tart), dat reden is om het opnieuw met uw arts te bespreken. Als u aandringt op een volledig onderzoek, kan dit betekenen dat u eerder een behandeling moet krijgen als het uiteindelijk kanker wordt, en hoe sneller u begint, hoe effectiever het kan zijn, zegt dr. Teplinsky.

Erica Sloan is senior gezondheidsschrijver bij SELF, waar ze onder meer slaap, geestelijk welzijn en seksuele en reproductieve gezondheid behandelt. Voorheen was ze senior lifestyle-redacteur bij Well+Good en bekleedde ze ook redactionele functies bij Martha Stewart Living , Preventie , en Washingtoniaans . Erica woont in New ... Lees meer